张煜可能没想到,自己在知乎发的帖子会在医疗行业掀起轩然大波。
4月18日,他在个人知乎账号发布文章,“肿瘤患者人财两空,多因医生肆意妄为。”相关的讨论在热榜一留就是3天。
如果文字会泣血,也不过如此了。
作为一名北医三院肿瘤内科的医生,年轻有为、医者仁心是患者在知乎这一平台常用来形容他的溢美之词。
与之对应的,是帖子中触目惊心的“部分医生用药不规范”,“为了一己私利让患者充当小白鼠”等字眼和表述。
在相关的讨论热帖中,医生和患者家属各自为营,文字组成的“战场”背后满是无法消解的愤怒和委屈。
事件发酵的几天时间里,卫健委发表了声明称要彻底调查相关情况,我也阅读了很多媒体朋友写的评论文章,视角齐全,立场各异。但在采访了几个癌症患者的家属和肿瘤科医生后,我发现,一切的问题都能归咎到一个老生常谈的词汇,人性。
站队不难,表达也不费力。难在设身处地,难在触碰真实。
从确诊到死亡的2年时间里,她被误诊误治耽误了14个月
小林曾经是名医疗记者,如今已经转行进入一家肿瘤专科医院。她告诉我,在更近地触碰到肿瘤之后,她给自己买好了重疾险。
J秀是小林的前同事,也是医疗行业的老记者。但J秀已经去世两年了,死于肺癌不治。
我们聊了聊J秀的癌症和她的死亡。
J秀是一个对医疗行业抱有热忱的文字工作者,几年记者经历让她选择支持基层医疗的全科医生。2017年5月,在持续咳嗽2个月后,她去北京新街口社区诊所找全科医生看病,医生说她得了哮喘。
她没疑虑。吃了两周哮喘药,咳嗽更加严重,还伴随着剧烈的胸腔疼痛和轻微咳血。全科医生说她咳嗽的时间久了,胸膜长时间震动,疼的话也正常。因为没有其他症状,最简单的胸片医生都没让J秀拍,她又回家吃起了哮喘药。
这期间,她越发嗜睡,对油烟味道感到恶心,她自以为是过敏。
转眼到了7月,为了查过敏源头,她去了更大的医院——北京协和医院的变态反应科看病,做了全套过敏源测试,但没有发现太多的过敏原。医生说,因为测出来的过敏原在春季才会出现,就让等到J秀明年春天再观察看看。
J秀又强调了一便她一直在咳嗽,没有好转。医生听后迟疑了一下,开了X光片。由于工作出差,J秀一直没去取片子。1个月后,医生主动给她打电话让她去取,还隐晦地表示可以帮忙看看。J秀有些受宠若惊。
说到这,小林语速放缓,伴随不易察觉的叹气。我知道,后面的事情可能会更加波折。
该来的还是来了。出差期间,J秀突发暂时性失明,伴随持续低烧。检查后,解放军总医院301医院的医生初步确诊是晚期肺癌。她再次转战协和,专家号一号难求,等待是常事。转眼到了国庆,J秀终于确诊,自己是肺癌晚期。
从3月到10月,中间的7个月,肿瘤就这么在J秀的肺上野蛮生长,但无人知晓。说到这里我和小林都有些无奈和愤怒。我们提出假设,7个月间哪怕有一个医生早点意识到J秀的病症,她是不是就会多一点争取的时间。但人间没有如果,癌症无视年龄攻城略地,哪怕J秀才刚过完30岁的生日。
J秀开始治病。在10年前,肺癌的治疗方案相对传统,手术或放化疗。但随着免疫疗法进入大众视野,我们有更多筹码能和癌症抗衡,患者也多了一份希望。
但药得有人试,确认了疗效才能进入上市流程,才能让更多的患者受益。
J秀成为了“试药人”中的一员。给她看病的副主任医生推荐她入组肿瘤免疫治疗的临床试验,但对于她是否适合用免疫疗法,医生稍显含糊。她稀里糊涂的进组了。
进组则意味着治疗期间无法在试行其他的治疗方案,因为要准确评估候选药物的效果。希望被押注到一处,你只能在接受中期待它最终会到来。
作为一名医疗记者,我可以理解医生提出这一方案的初衷。临床试验是药物上市的毕竟阶段,往小了说,这是医学进步发展的必然路径,往大了说,人类的生命健康事业需要很多个药企研发人员、需要很多个医生、需要很多个J秀。
但幸运之神没有眷顾J秀。她参与试验的免疫检查点抑制剂,治疗肺鳞癌的PD-1药物试用前提是入组病人没有EGFR和ALK阳性突变。但J秀签的知情同意书只标明没有ALK阳性突变即可。医生解释称肺鳞癌的EGFR突变很少,只占10%以下,她因此并未做相关检测。
小林告诉我,J秀做了一个错误的决定,正常情况下两个基因都应该被检测。
我可以理解当时的J秀,一个刚刚被确诊为癌症的人,无助感侵入肺腑,医生的建议是他们必须遵循的圣经,也是*一根救命稻草。作为病人,J秀没有话语权。
最终,她为医生的不专业“推荐”和自己的盲目决定买了单。6个月后,J秀体内的肿瘤扩大了50%,并发骨转移。
根据试验规则,J秀被移除出了试验组。即便如此,医生仍然建议她采用PD-1结合放疗的治疗方案。小林说,当时的J秀根本不敢怀疑自己的主治大夫,更加不敢提出异议。在家人寻找多方大夫联合诊断后,J秀得到结论,免疫疗法对她根本没用。
“直到这时候我才觉得,自己被坑了,坑得很惨。”J秀曾这样对小林说。
后来,J秀在北肿开始系统的放化疗,医生对她此前的入组决定讳莫如深。直到有一天,放疗科一个年轻的男医生告诉她,她在局部晚期的时候去选择做临床试验,耽误了*的治疗时机,那时候如果综合化疗、放疗等治疗,有1/3的机会是有治愈的可能。然而现在,只能通过放疗减轻痛苦了。
“如果不是这个医生刚参加工作不久,可能我不会知道真相。”在J秀眼里,职场新人才有敢言的欲望和勇气,这是人之常情。
我想象不到J秀当时的心情如何,如果是我,无奈的悲愤可能会直冲颅顶。从3月-10月这7个月的误诊,到11月-5月这半年的误治,整整14个月,像J秀这样的晚期癌症患者,从确诊到走向生命的尽头,能有几个14个月?我不敢细想。
但J秀的故事好像又重演了一次。我的同行,同为医疗记者的许悦也在面临同样的困境。她的父亲不幸罹患骨肉瘤,这是一种罕见的癌症。同样因为误诊误治,耽误了病情。
我想和她打一个电话聊聊,但她告诉我今天父亲要住院,自己要从北京返回老家。我们只能在微信上聊了聊,她说晚些回复我。言语匆忙,对于家属来说,护理病人让他们分身乏术。
沉痛的故事让我有些疲惫,但小林仿佛看惯了这些炎凉世态的故事。她告诉我,中国幅员辽阔,我们的国家太大了,医生的水平也参差不齐。
医疗资源的高度集中在大城市,小城市医院的医疗水平又不足以应对癌症这一重症疾病。患者的的求生欲让他们如洪水般奔赴一线城市的*医院,专家是人间的“上帝”,生命的长度被握在他们手里。
“指南方案都用完了,就让病人等死吗?”
听完J秀故事,我有些无奈,也有太多疑问想当面问问肿瘤科的医生,我想知道他们的诊断逻辑,我更想知道他们如何看待张煜的帖子,如何看待像J秀和许悦父亲这样的病人。
小林向我引荐了自己工作医院的院长和专攻肺癌治疗的副主任医生。他们分别来自北京的名院圣所,协和和301,如今都选择从公立体制出来,创立了私人专科癌症医院,名叫美中爱瑞。
院长名叫徐仲煌,年纪与我父亲差不多,从医近30年。寒暄之后我开门见山,问了他怎么看张煜的帖子。
他先笑了。“出发点是好的,但没有深思熟虑。”我问为何,他说,“多因医生肆意妄为”中一个“多”字,好像就给所有医生定性了,医生群体成为了需要承担全部责任的过错方。
我有些尖锐,反问,难道不是吗?
他给出的答案是,不是,绝没有到“多因”的程度。
或许真有少部分医生不具备医德,以个人利益为优先,但绝大多数医生都想着要好好给病人治病。然而各地医生的水平确实不同,我们不能奢求贵州一个小城镇的大夫能够流畅检索、阅读外国文献,他可能根本没有这个意识,更加没有这个条件。
我认为这不是理由。
张煜医生在帖子里也提到了癌症治疗指南的存在。就算再没有条件,遵照指南开药并不难吧。为什么张煜医生还在反复强调部分医生不遵从指南,胡乱用药?
但我得到了更加令我心惊的答案。在医疗资源分配不均的小城市,部分年老的医生可能都不知道有医疗指南的存在,而年轻的医生为了更好的资源,也会选择奔赴更大的城市。对于大多数小城市的医生而言,看病,看的是一个经验。
可张煜帖子里提到的医院在北京,*医疗院所为什么还会对指南视作无物,随意用药?
徐医生反问我,如果指南里的方法都用过了,或者说指南里规定的方案不适合当时患者,难道我们就眼睁睁的看着患者受苦不给他治病吗?
指南并非一成不变,每年都会更新,且中国和美国的更新频率不同,美国更新得更快。同时,指南只会提供一个大概率不会出错的保底方案,不能涵盖全部情况。
呼吸内科医生高晓方持相似观点。采访的当下,我对这一说法抱有怀疑,直到他打开了中国临床肿瘤协会(CSCO)非小细胞肺癌诊疗指南2020的PFD文档。
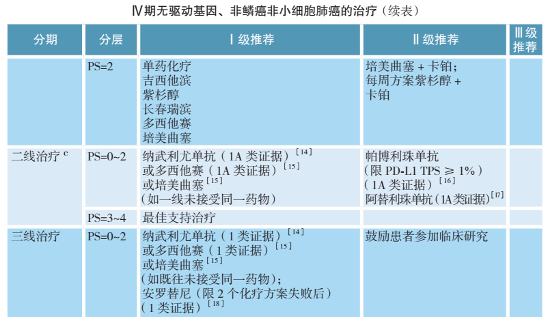
中国临床肿瘤协会(CSCO)非小细胞肺癌诊疗指南2020 IV期非鳞癌治疗指南
在临床上常见的IV期非鳞癌治疗这一页,指南推荐的治疗方案停留在三线治疗。高晓方看向我,说,如果一切必须遵照指南,意味着三线以后就没有完全公认的方案,那么此时患者该放弃治疗吗?医生提供的治疗能就此终止吗?
面对两个医生一前一后的疑问,我只能沉默。
与两位医生的交谈中,他们强调,指南更像个及格线,但是医生如果想拼一拼,就得去寻找更好的方案。但方案不能乱找,中国的医生总是依据自己的经验,一拍脑门决定的东西如何可取。
高晓方说,中国的部分医生似乎不太擅长,更加不重视循证医学证据。
“这是毛病,得认。”
张煜医生提出来的问题,医生如果有,就得承认错误,一味的否认没有意义。
是谁让医生没有寻证的时间?
寻证,顾名思义,寻找证据。对于医生来说,诊疗方案的证据就在论文里。
我问,查论文并不难,为什么更多医生仍然依赖经验?得到的答案有些感性,他们对我说,医生也是人,不是神啊。
以公立医院为例,一个专家和主任医师,一上午的工作时间是3小时,期间要给30-40个左右的病人看病,平均分配到每个病人身上的时间不到6min。这六分钟内,要了解病人的情况,给病人的症状做出判断,解释部分病人的疑问。
“我们哪有时间打开文献库,检索查询,再给病人解释证据呢?”
在医生眼里,问诊时间控制不当将会影响更多的病人,我总不能让在外面排队的病人都看不上病啊。
检索并不难,难在资源的聚拢。除了大城市,国内大部分公立医院内部科室之间信息并不共享,再加上数据库系统的不健全、医生的英语阅读水平参差不齐等因素,都让文献查阅成了一件让医生力不从心的难事。
高强度的工作,高饱和的输出,让医生的解释成本越来越高。在高晓方看来,大部分医生都希望给患者一个清楚的解释和扫盲,但现实因素将这一想法弹压在地。
“你们医生还用吃饭?”
徐仲煌医生也回忆起了一段故事。临近午休吃饭的时间,他告知排队的病人午休时间后再来,自己要去吃饭。得到病人的回复是,“你们医生还用吃饭?”
听到这句话,我开始反省自己。确实,自己在就医过程中也曾经抱有这样的想法。“我”费尽千辛万苦挂号排队,“我”身体不适压力倍增,“我”是病人应该被妥善尊重...... 这是事实,但也确实不是我过分要求医生的理由。
脆弱的医患关系一直是媒体讨论的热点话题之一。背后的原因在于,患者因为信息的不对称性被理所当然的摆在“弱势”的一方。而医生群体享受着较高的社会地位,中国家长式就医的习惯让患者的地位更加被动。
当我们听到自己信任的医生因为医德缺失,置患者的权益于不顾,反而用生命为自己牟利。无论是当事人还是看客,必定会怒发冲冠,这还是人之常情,这是人性。
我有这种固有认知,我想不通部分医生谋私利的原因是什么,我也会愤怒。
我表达了自己的疑惑和愤怒,得到的答案是属于医生群体无奈。
“我们的付出和回报不成正比”,这是医生们常说的一句话。医学不同于其他学科,学习成本极高。“劝人学医,天打雷劈”是笑谈,也隐含着残酷事实。
小宇是一名正在澳洲念书的“准医生”,在读生物医学硕士在读,他告诉我,自己想要念临床博士,想做一名医生。
但紧随而后的是一句玩笑,他说和自己的学长聊起来,对方说自己每个月的工资都付不起北京的房租了。
我想这句话或许有玩笑的成分在,但作为局外人,我承认自己过去确实高估了部分医生,尤其是年轻医生的收入水平。我狭隘地认为,他们的工资水平和社会地位高低成正比。
但事实并非如此,由于公立医院也有自己的盈利需求和模式,同时部分医生能够参与到利益分配环节,例如被喊打喊杀的开药提成,甚至是临床试验中的暗箱操作,这是让恶滋的土壤。在利益和不平等的资源分配面前,我们能够用“医德”这个略显飘渺的个人英雄主义词汇,去规范所有医生吗?
有利益诱惑,就有人就会沦陷,这还是人性。制度和监管可以约束贪婪,但无法将贪婪杀死。
“监管能做的就是避免让医生能够参与到产生利益的环节,让医生的工作和利益无关。”
你问过癌症患者的真实想法吗?
随着时间的流逝,这场对医疗行业的“拷打”渐渐回归平静。我所采访的对象,都从自己的视角描述了自己的所思所看。
但徐仲煌医生的一句话给我带来了震撼。
“你看媒体发文和帖子下面,医生在说自己多委屈,患者家属在说自己多无助,多愤怒,你们问过癌症患者的真实想法吗?”
这句话问住了我。徐医生说,患者的*反应是如履薄冰,是惧怕。
他对我说起了事件爆发后医院患者群里的讨论。
“大家都怕极了。医生是不是不敢给我开药了啊?医生是不是不敢治我了啊?我该怎么办呢?”
确实,在这场讨论中,我们似乎自动忽略了目前正处于治疗阶段的癌症患者这一群体。人群为他们呼吁,人群为他们而激愤,人群更在为他们谋求更好的医疗环境。张煜医生的发言掀起巨浪,各方阵营唇枪舌剑,但癌症患者想的,不过是治病、救命。
徐医生告诉我,肿瘤患者的压力,是我们无法想象的,一方面,肿瘤是一种重大疾病,治病需要花费大量金钱,即便目前国家出台的集采和医保政策已经化解了一部分压力,但治疗肿瘤是一场长线拉锯战。
一方面,求生欲是人性,另一方面,难治、花费巨大也是现实。这一事件中,如果因为不良的报道让医生和患者家属的矛盾被激化,患者就会被孤立在中间地带。无形之中另一座大山压顶而来,设身处地的想,患者该如何招架、又该如何自处。
我很想和癌症患者聊一聊他们的心路历程,但内心深处又滋生了些许不忍。想要活命就要花钱,“人财两空”这个字眼太过绝望。
讨论背后,我们能些做什么?
采访两名医生之前,我曾和小宇讨论过,面对此次事件,我们有什么解决方案。

讨论的结果是,一,患者和家属要通过正当渠道和媒介,了解自己癌症的相关知识和治疗方案,古语云,久病成医;二,多学科会诊,美国常用的癌症诊治流程,被称为MDT。
让来自外科、肿瘤内科、放疗科、影像科、病理科等科室专家组成的工作组,针对某一疾病,通过定期会诊形式,提出适合患者的*治疗方案,再由相关学科或多学科联合执行该治疗方案。
巧合的是,徐仲煌院长和高晓方医生所在的专科医院就是采用这一模式进行肿瘤诊治。
我提出了自己的疑问,对于MDT而言,最重要的就是将资源有效整合,上述资源公立医院都有,为什么公立医院不将这种模式应用到癌症诊疗中呢?
得到的答案在情理之中。公立医院有自己的运营逻辑,革新意味着打乱重来,涉及大量时间成本和精力成本的投入。对于公立医院来说,MDT与发展目标不符。
同时,肿瘤这一疾病的治疗方案会因为患者的就医顺序而发生改变。
小林告诉我,外科医生会更加倾向主张给患者做肿瘤切除手术,内科医生会倾向用放化疗、免疫疗法的方式治疗。
这背后有一个血淋淋的事实。由于放化疗药物已经进入医保,医院的化疗业务基本无法创造收益。而做手术的的收益更大,这让部分医院要么让本该放化疗的患者去外科做切除手术,要么就让这部分患者去别的医院就医,称自己不接受相关患者。
利益熙熙攘攘,铁蹄叫嚣踏过,踩在患者的身上。
普罗大众如何确保安全高效的就医,高医生给了一些建议,“即使患者没有能力接受MDT,也一定不要认准单个医生的一家之言,要多去不同的医院、不同的科室看看,综合多方建议,从家长式就医的习惯中跳出来,要向民主式就医过度。”
他反复告诉我,绝大多数医生*的成就感,就是看到自己的患者康复。
而我写下这篇文章,也只想表达一件事。在矛盾面前,我们每一次的立场表达都是一种押注,天平的两端是医生和患者,这是一对本该互相成就的命运共同体,作为理性人,我们的语言不该成为煽动情绪的工具。你我皆凡人罢了。













